Menyoal JKN dalam Sistem Kesehatan Nasional
Maret 16, 2015
Program Indonesia Sehat melalui Jaminan Kesehatan Nasional dengan tujuan Universal Health Coverage(jaminan menyeluruh) tidak terasa sudah setahun lebih berjalan.Sudah banyak perkembangan yang didapatkan terutama dari jumlah kepesertaan yang semakin hari semakin banyak.Kompas (2015), cakupan jaminan kesehatan di Indonesia saat ini telah mencapai 163.547.921 jiwa yang meliputi kepesertaan: Jamkesmas 78.803.760 jiwa (33,16%); Askes PNS 16.548.283 jiwa (6,69%); JPK Jamsostek 7.026.440 jiwa (2,96%); TNI/POLRI/PNS Kemhan 1.412.647 jiwa (0,59%); Asuransi Perusahaan 16.923.644 jiwa (7,12%); Asuransi Swasta 2.937.627 jiwa dan Jamkesda 39.895.520 jiwa (16,79%) (Kemkes, 2014), belum termasuk target penambahan 30 juta kepesertaan yang berasal dari pekerja penerima upah beserta pasangan dan anaknya.
Pada perkembangannya begitu banyak permasalahan dijumpai mengingat pelaksanaan terkait dengan banyak peraturan begitu banyak, kondisional dan menuntut implementasi yang cepat.Hal ini sebenarnya sangat wajar mengingat kebijakan yang dijalankan begitu cepat di Indonesia sedangkan di negara lain bahkan yang lebih maju membutuhkan waktu bertahu-tahun untuk mengupayakan Universal Health Coveragetersebut. Dari begitu banyak permasalahan tersebut (hampir sama baik di tingkat pusat, provinsi maupun daerah Kabupaten/ Kota), ada beberapa hal determinan untuk mendukung kelancaran pelaksanaan pelayanan kesehatan pada program Jaminan Kesehatan diantaranya sbb :
1. Menambah Kepesertaan
Secara aktuaria, setiap orang akan memiliki probabilitas sakit 0,003 (dari 1.000.000 penduduk ada 3.000 orang yang sakit). Pemerintah mengupayakan agar seluruh masyarakat dapat tercakup pembiayaan, impiannya adalah equity egaliter (keadilan yang merata) sehingga dapat you get what you need (setiap penduduk mendapatkan yang dia butuhkan).Untuk itu berdasarkan hukum bilangan besar (The law of the large number), maka diupayakan untuk menambah jumlah peserta sehingga akan membesar manfaat, lebih kuat untuk saling membantu, dan sustainable.
JKN merupakan program jaminan sosial untuk setiap orang, (sesuai amanat UUD 1945 pasal 34) juga pasal 28H negara memenuhi hak layanan kesehatan. Diharapkan sampai dengan tahun 2019 semua masyarakat Indonesia sudah Universal Health Coverage, apalagi JKN telah memenuhi prinsip syariah, karena wajib (menghindari anti seleksi), dari dana hibah peserta, tolong menolong (taawunuu) dan saling mencukupi (takaful) dengan investasi sejalan dengan pertumbuhan perbankan dan investasi deposito atau sukuk syariah (Thabrany, 2014).
Bagi masyarakat, mendaftar menjadi peserta BPJS semakin cepat semakin baik, mengingat masa tunggu direncanakan akan bertambah dari 1 minggu menjadi 1 bulan (revisi Perpres No 111 Tahun 2013 tentang BPJS Kesehatan). Penerimaan peserta oleh BPJS itu konsekuensinya harus diimbangi komitmen dari BPJS dalam melayani, perbaikan sistim informasi yang sering trobel, juga mempercepat pelayanan penerimaan peserta BPJS supaya lebih efektif dan efisien dan tidak mengecewakan calon peserta maupun pelayanan yang sudah menjadi peserta.
Perbaikan manajemen dan sumber daya BPJS Kesehatan memerlukan evaluasi dalam waktu periode tertentu, apalagi dengan adanya penambahan peserta dari badan usaha, mengingat sampai saat ini masih dijumpai keluhan untuk pelayanan administrasi,. Perbaikan mutu tersebut tentunya akan menambah angka kepuasan konsumen sebagaimana yang sudah diklaimkan BOJS bahwa BPJS sudah melampaui target kepuasan konsumen, dari total 17.280 responden, sebanyak 81% (dari 75%) menyatakan puas terhadap BPJS Kesehatan. meliputi evaluasi awareness dan efektivitas iklan serta sosialisasi dan training (prosedur pendaftaran dan manfaat jaminan, juga skemaCoordination of Benefit (CoB) dan sudah MOU dengan 49 asuransi swasta. Angka kepuasan tersebut belum dijelaskan mengenai metode pengambilan sampelnya apakah sudah mewakili dari berbagai kebutuhan, indikator kepuasan belum dievaluasi ulang supaya memenuhi demand peserta.
2. Penguatan Pelayanan Kesehatan Primer
Ibu Menteri Kesehatan, mencermati fakta di lapangan bahwa lebih dari 70% penyakit yang ditangani di Rumah Sakit (RS) merupakan penyakit yang sebenarnya dapat ditangani oleh fasilitas kesehatan tingkat pertama. Hal tersebut yang mendasari penguatan Sistem Rujukan Nasional melalui penguatan faskes primer sebagai salah satu penguatan paradigma Indonesia sehat disamping penguatan system informasi dan penguatan system pembiayaan (Sehat Negeriku, 2014).
Harapan dari penguatan sistem rujukan, akan terjadi penurunan beban kapasitas RS dan penurunan tingkat kematian di RS,yang juga disertai dengan adanya regionalisasi rujukan di tingkat Kabupaten/Kota, regional, hingga nasional. Faskes primer (puskesmas dan dokter keluarga) hanya dapat merujuk dengan “indikasi medis” diluar 155 jenis penyakit.Hal inilah yang menyebabkan persyaratan ke fasilitas kesehatan lanjutan harus disertai dengan rujukan, sehingga harus disegerakan di awal jangan sampai menunggu keadaan menjadi parah.Pada faskes pertama (puskesmas dan dokter keluarrga) pasien harus menerima apapun bentuk pelayanan di faskes primer kecuali ada indikasi medis yang membutuhkan alat pemeriksaan yang lebih canggih.Hal ini dimaksudkan untuk kendali biaya dan kendali mutu terhadap pemeriksaan yang tidak diperlukan yang kadang diminta sendiri oleh pasien maupun kemungkinan moral hazard dari provider kesehatan.
Keterbatasan pelayanantersebut kadang tidak dimengerti pasien sehingga meminta rujukan ke faskes lebih tinggi meskipun pada akhirnya pada faskes lanjutan akan menolakkarena tidak adanya indikasi medis, Penolakan rujukan berasal dari faskes primer harus melalui mekanisme rujuk balik dari faskes lanjutan, sesuai prosedur penolakan.Ketidaknyamanan pelayanan pada faskes primerdapat dimintakan kepada BPJS untuk pindah ke alternatif faskes primer lain setelah masa tiga bulan, Dengan diijinkannya pemilihan faskes pertama tersebut maka peningkatan kualitas faskes dan mutu pelayanan harus selalu ditingkatkan untuk merebut pasar konsumen, terutama Puskesmas dengan kondisi BLUD supaya tetap surplus, harapan dari kebijakan ini Puskesmas semakin meningkatkan mutu pelayanan kepada masyarakat. Sedangkan untuk dokter keluarga berlaku hal yang sama meskipun BPJS saat ini belum melakukan rekruitmen dokter keluarga lagi tetapi mutu pelayanan tetap harus diutamakan jika tidak ingin pasien berpindah ke faskes primer lainnya yang lebih menjamin fasilitas dan mutu pelayanan bagi pasien. Kontrol BPJS akan dilakukan melalui utilization review (telaah utilisasi) yang bila kurang memenuhi syarat selama periode tertentu akan dicabut kerja samanya.Puskesmas dan dokter keluarga dapat semakin meningkatkan pelayanan untuk meningkatkan kualitas layanan.
3. Melengkapi Kebutuhan Faskes
Hal yang salah di masyarakat adalah kartu BPJS dianggap sebagai kartu sakit bukan payung kesehatan manakala sakit.Kepesertaan telah memicu insurance induced demand (moral hazard) peserta, dimana peserta yang sakit meskipun sebenarnya dapat dilayanai pada faskes yang lebih rendah (faskes pertama) tetapi tetap meminta dirawat di faskes lanjut. Hal inilah salah satu yang memicu meluapnya pasien BPJS di RS.
Penambahan faskes yang bekerjasama dengan BPJS tidak mampu menandingi kecepatan tambahan peserta. Faskes masih memerlukan penambahan berupa 16.802 faskes tingkat pertama dan 37.443 tempat tidur di faskes rujukan, mengingat bertambahnya jumlah peserta setiap harinya. Idealnya, 1 dokter untuk 3500 peserta agar layanan maksimal, dengan per dokter menerima 25-30 pasien untuk menghindari human error. Banyak praktisi kesehatan terutama dari RS yang harus menambah fasilitas, obat, ruang lain untuk pelayanan, rawat intensif, bahkan peningkatan frekuensi alat penunjang medis.
Saat ini Indonesia memiliki 119.580 dokter umum dan 15.439 dokter spesialis, dengan penyebaran yang banyak terpusat di ibu kota maupun ibu kota provinsimelebihi kebutuhan, sementaradaerah lain perbandingan jauh lebih besar karena kekurangan dokter. Ketimpangan jumlah dokter antardaerah menyebabkan dokter kelebihan beban jumlah pasien, apalagi ada tambahan pasien JKN dari pekerja penerima upah sehingga mutu layanan menurun.Untuk mengantisipasi ketimpangan tersebut perlu distribusi yang merata dan adil.
Minimnya pembelanjaan kesehatan termasuk fasilitas, infrastruktur maupun bahan alat/medis habis pakai terkait dengan masih kurangnya anggaran kesehatan yaitu sebesar 2,4% APBN (44,8 milyar) yang masih jauh dari amanat UU No 36 Tahun 2009 sebesar 5% APBN, besar pengharapan pada anggaran daerah untuk membantu pelaksanaan pelayanan kesehatan secara komprehensif (preventif, promotif, kuratif dan rehabilitatif) tidak hanya sektor kuratif melainkan juga kepentingan kelancaran program yang akan mendukung menuju terlaksananya indikator pembangunan manusia Indonesia yang lebih sehat.
4. Meluruskan/ Mengatasi Asymetri Informasi (salah informasi)
a. Keluhan Rumah Sakit
Penyebaran faskes yang tidak merata sehingga masyarakat yang jauh dari faskes mendorong demandkeikutsertaan faskes swasta dalam JKN, karena jangkauan persebaran RS Swasta lebih luas, juga pertumbuhan rumah sakit swasta mencapai 2% setiap tahun (Sciortino, 2010).Saat ini tercatat, dari 2411 unit RS, terdapat 1400 RS swasta.
Berbagai keluhan yang dirasakan seperti penurunan nominal untuk biaya penunjang dan kuantitas kualitas obat-obatan karena alasan kendali biaya kendali mutu, juga kualitas pelayanan serta perbedaan tarif yang dirasakan kurang realistis (JKN menggunakan tarif basis INA-CBG’s.Semua rumah sakit berharap pemerintah untuk dapat mengoreksi tarif INA-CBG’s daritimpenentu tarif(National Caemix Center).Pada bulan bulan Mei 2014 sudah disepakati perbaikan tarif dari Kemenkes, tetapi nominal masih dirasakan kurang sehingga masih memerlukan perjuangan untuk renegosiasi di tahun-tahun mendatang(Negosiasi hendaknya tidak sepihak tetapi disepakati bersama antara BPJS dan asosiasi RS yang diwakili para dokter spesialis),
Ketidakpuasan tarif tersebut mengakibatkan beberapa rumah sakit swasta menolak MOU dengan BPJS. Konsekuensinya pemerintah menetapkan pembayaran CBG untuk RS milik swasta mengijinkan lebih tinggi atau RS swasta diberi hak menarik urun biaya misalnya 30% dari tarif CBG untuk kelas yang sama dengan RS Pemerintah, ini adalaah salah satu kebijakan pemerintah untuk RS Swasta. Kebijakan pemerintah untuk membantu tarifdalam rangka mutu pelayanan dan keekonomian diantaranya adalah meningkatkan iuran JKN untuk PBI dan PBPU. PBPU (Pekerja Bukan Penerima Upah) diusulkan naik Rp.10.000,- untuk setiap kelas perawatan. PPU (Pekerja Penerima Upah) akan dihitung berdasarkan batas bawah penghasilan, direncanakan paling cepat pertengahan tahun 2015.
Bagi rumah sakit, upaya mempertahankan sirkulasi tetap revenue dalam kondisi BLUD perlu pembiasaan dan upaya keras dalam penerapan pembayaran system paket (borongan/ Ina CBG’s). Sampai sekarang setahun sudah berjalan sudah menjadi pelatihan bagi RS untuk tetap surplus revenue dengan tetap kendali biaya dan mutu bagi pasien dengan konsekuensi harus semakin meningkatkan kerja sama dari berbagai unit/ installasi RS. Penguatan manajemen dan sistem informasi terutama pada rekam medik, juga kerja sama berbagai installasi medis maupun non medis harus terjalin kuat mengingat pembayaran menggunakan metode paket (borongan), revenue harus kerja sama dengan kontribusi semua unsur (termasuk installasi gizi merupakan kontributor yang perlu diperhitungkan), juga perlu dilakukan penghitungan unit cost yang tepat sesuai kebutuhan dalam periode tertentu dengan mempertimbangkan standar harga dan nilai inflasi saat ini.
Upaya kendali biaya kendali mutu selain menggunakan tarif paket, pengawasan RS juga dilaksanakan untuk mengantisipasi fraud maupun moral hazardpada RS yang sangat mungkin terjadi*.RS harus meminimalkan hal-hal yang menjadi sumber pemicu pembedaan dalam melayani pasien BPJS maupunpasien umum.Faskes tetap harus mengingat Perpres Nomer 15 Tahun 2010 Pasal 3 ayat (1) bahwa pengeluaran masyarakat miskin harus diminimalkan.
b. Sistem Rujukan
Asymentri informasimasyarakat karenaprosedur yang rumit dan lama tidak jarang mendorong peserta tidak menggunakan kartu BPJS sehingga merugikan peserta BPJS.Disamping itu, mekanisme rujukan tidak boleh ada rayonisasi atau pembatasan yurisdiksi dalam layanan rujukan.UU RS No.44/2009 Pasal 32.g memberi hak memilih dokter (kelas perawatan dengan konsekuensi membayar sendiri atau selisihnya). UU praktik kedokteran (No.29/2004) Pasal 51,bmewajibkan dokter atau dokter gigi yang mempunyai kemampuan lebih baik apabila kasus yang ditanganinya di luar kemampuannya. Hal ini berarti pasien memilih pelayanan kesehatan di faskes pertama maupun memilih dokter di faskes rujukan sesuai keingingan, tetapi tetap harus faskes yang bekerja sama dengan BPJS, diluar itu pasien harus membayar sendiri biaya pelayanan kesehatan Pada kenyataan karena alasan efisiensi sistem, peserta/ pasien harus menerima bahwa rujukan berjenjang merupakan suatu keharusan.
c. Advokasi Pada BPJS maupun Pihak PPK (Pemberi Pelayanan Kesehatan untuk Tidak Melakukan Pembatasan Pelayanan)
Disebutkan dalam Perpres 111/2013 bahwa manfaat bersifat komprehensif, termasuk pengaturan permenkes tentang tarif kapitasi dan CBG.Kadang BPJS membatasi pemberian obat dan layanan dengan alasan tidak dijamin JKN sementara prinsip JKN sebenarnya adalah semua kebutuhan medis pasien harus diberikan. Pembatasan jumlah haemodialisa, kemoterapi maupun obat lainnya akanmembuat keparahan (severity) pasien bertambah. Dalam Thabrany (2014) disebutkan jika terjadi keadaan pasien sampai meninggal atau cacat maka peserta dapat menuntut BPJS, tetapi pada kenyataannya banyak kejadian belum ada solusi untuk mengatasi.Hal ini memerlukan evaluasi lebih lanjut.
d. Kesalahpahaman Obat JKN
Di Indonesia selama ini masyarakat sudah salah menilai bahwa sebenarnya obat generik berlogo (OGB), juga obat yang dikenal dengan namamee too atau copy adalah juga obat generik yang dijual dengan menggunakan merk dagang tertentu yang dikenalkan perusahaan sebagai obat paten atau obat bermerk untuk mendapatkan keuntungan. Asymetri informasi ditangkap oleh sebagian akademisi dan praktisi kesehatan sehingga terpaksa membeli obat mahal yang tidak perlu. Di Amerika penghematan belanja karena menggunakan obatgenerik mencapai 1,2 trilyun dolar AS.
5. Kerjasama dengan Jamkesda dan Asuransi Swasta
Pada kurun waktu 2014-2018, secara bertahap dengan bantuan Kemendagri akan terus dilakukan pengalihan dan integrasi kepesertaan Jamkesda dan Asuransi Kesehatan Komersial, serta peserta pada usaha besar, sedang, kecil dan mikro(Sehat Negeriku, 2014).
Kembali ke Qitah, Mencegah Lebih Baik daripada Mengobati.
Dengan adanya JKN, harapannya masyarakat Indonesia memiliki kekuatan pembiayaan sehingga dapat mengurangi pengeluaran kesehatan yang semakin tahun semakin meningkat terutama Out of Pocket (pengeluaran kesehatan dari kantung sendiri).
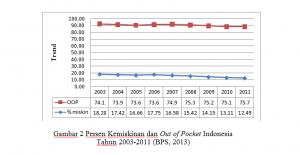
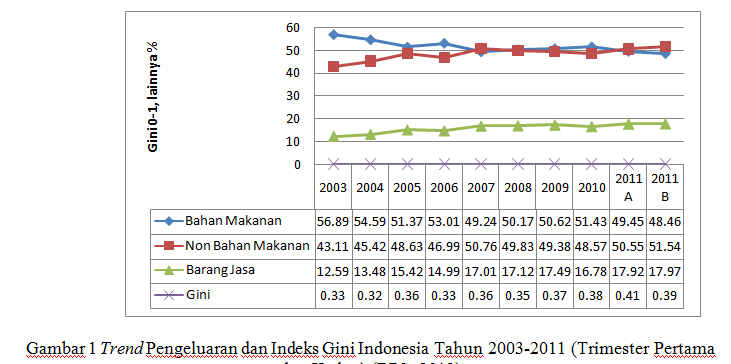
Penguatan pembiayaan sebagai salah satu pilar (sub sistem pembiayaan) dari Sistem Kesehatan Nasional diharapkan dapat menekan pengeluaran dari saku sendiri dengan bantuan sektor publik, meskipun demikian JKN tetap harus merupakan payung bukan merupakan alat pembayaran ketika sakit (moral hazard peserta). Paradigma sehat tetap harus ditegakkan lebih baik mencegah dariapda mengobati.Adanya JKN hanya salah satu upaya membantu meringankan pembiayaan tetapi kunci kesehatan tetap berada di tangan masing-masing individu.
Di Indonesia upaya pencegahan masuk di dalam ranah program UKM (Upaya Kesehatan Masyarakat) menjadi tanggung jawab pemerintah (melalui program-program Kemenkes dan Dinkes)Adapun Puskesmastetap melakukan pelayanan kuratif meskipun lebih mengutamakan preventif dan promotif (Permenkes No.75 Th 2014 tentang Puskesmas meskipun kebijakan peraturan selalu diperbaharui untuk kesempurnaan).Mengingat kembali pada paradigm sehat, maka program UKM dirasakan pengaruh yang penting untuk bersinergi dengan Upaya Kesehatan Perorangan diselenggarakan oleh BPJS Kesehatan, apalagi beberapa pelayanan kuratif berhubungan erat dengan program di UKM seperti penurunan AKI dan AKB, dan lainnya yang membutuhkan dukungan kebijakan pemerintah daerah untuk mencapai target capaian indikator kesehatan.
Dengan juga melihat rumitnya perosedur pelayanan maupun perawatan, belum lagi dengan keparahan sakit, alangkah baiknya mengupayakan pencegahan melalui pola hidup yang sehat, melakukan screening dan pemeriksaan rutin, serta mengupayakan bagaimana melokasikan biaya pengeluaran non kuratif dengan pola hidup bersih sehat sesuai paradigma hidup sehat, mungkin di awali dengan menggeser kebiasaan kurang sehat yang mendorong pengeluaran biaya lebih.
Ditelaah Oleh: Afiati HK, SKM., MPH., AAAK (Anggota PERSAKMI)